Żylaki kończyn dolnych charakteryzują się rozszerzeniem żył powierzchownych nóg, co towarzyszy naruszeniu w nich przepływu krwi i awarii zastawek. W rezultacie żyły zwiększają swoją długość i średnicę, nabierają wyglądu serpentynowego, cylindrycznego lub woreczka, chociaż istnieje również mieszana manifestacja wymienionych deformacji.
Cechy układu żylnego
Powstawanie i rozwój żylaków jest bezpośrednio związany z układem żylnym nóg, na który składają się:
- żyły odpiszczelowe: małe i duże;
- głęboko położone żyły (w podudzi i udzie);
- żyły perforujące, które są ogniwem łączącym dwa poprzednie systemy.
Normalnie 90% krwi jest transportowane do kończyn dolnych przez żyły głębokie, a pozostałe 10% przez żyły powierzchowne. Kiedy wraca na bok serca, mechanizm ten jest wspierany przez zastawki w ściankach żył. Kiedy nadchodzi następna porcja krwi, uderzają, aby uniemożliwić jej ruch z góry na dół pod wpływem siły grawitacji. Skurcze mięśni popychają krew dalej do serca, umożliwiając normalny przepływ krwi.
Przy długim przebywaniu osoby w pozycji pionowej może rozwinąć się zastój krwi, co zwiększa ciśnienie w żyłach i powoduje wzrost ich średnicy. Proces ten powoduje niecałkowite zamknięcie płatków zastawki, w wyniku czego przepływ krwi jest zaburzony jej odwrotnym przepływem z serca - refluksem.
Najbardziej narażone są zastawki żył głębokich, ponieważ transportują one największą ilość krwi i dlatego doświadczają maksymalnego obciążenia. Aby obniżyć w nich wysokie ciśnienie, część krwi jest transportowana przez perforowane żyły do powierzchownych, które pierwotnie nie były przeznaczone do dużej objętości. Takie obciążenie ścian żył prowadzi do ich ekspansji i powstawania żylaków.
W tym samym czasie krew dostaje się do żył głębokich bez zatrzymywania się, ale z powodu naruszenia ich funkcji i normalnej aktywności płatków zastawki żył perforowanych krew jest redystrybuowana do naczyń powierzchownych. W efekcie rozwijają się przewlekłe żylaki, którym z czasem towarzyszą bolesne odczucia, obrzęki i owrzodzenia troficzne.
Przyczyny choroby
Wcześniej jedną z głównych przyczyn żylaków nazywano czynnikiem dziedzicznym, ale dziś ta teoria została obalona. Oczywiście możliwe jest prześledzenie częstych objawów choroby w niektórych rodzinach, ale jest to bardziej prawdopodobne ze względu na specyfikę życia nadawaną rodzinie: kulturę jedzenia, bierny odpoczynek, siedzący tryb pracy i tym podobne.
Rozwój żylaków opiera się na obecności refluksu w układzie żylnym, kiedy krew krąży w żyłach w przeciwnym kierunku. Dodatkowy transport krwi z żył głęboko położonych do żył powierzchownych jest możliwy z powodu wrodzonej lub nabytej patologii zwyrodnieniowej aparatu zastawkowego. Powoduje to przepełnienie krwią naczyń powierzchownych i ich rozszerzenie, gdy tworzą się węzły żylne.
Jedną z podstawowych przyczyn rozwoju żylaków jest niezdrowa dieta, która w niektórych przypadkach prowadzi do otyłości. Tacy ludzie niewiele się ruszają, jedzą głównie wysoko przetworzoną żywność, a udział błonnika roślinnego w diecie jest zminimalizowany. W końcu to oni biorą udział we wzmacnianiu ścian żył i naczyń krwionośnych oraz zapobiegają długotrwałym przewlekłym zaparciom, które znacznie zwiększają ciśnienie w jamie brzusznej, a tym samym prowokują żylaki. Należy zauważyć, że wzrost masy ciała o ponad 20% zwiększa pięciokrotnie ryzyko choroby.
Głównym czynnikiem prowokującym kobiety jest urodzenie dziecka, a ryzyko żylaków wzrasta z każdą kolejną ciążą. Poważny przyrost masy ciała i powiększona macica powodują duże obciążenie nóg, które są w stagnacji. Sytuację pogarsza stale rosnące ciśnienie w jamie brzusznej oraz działanie hormonu progesteronu, który wpływa na stan włókien elastycznych w ścianach naczyń krwionośnych.
Inne czynniki wywołujące żylaki kończyn dolnych to:
- siedzący tryb życia, stanie wyprostowany w ciągu dnia (np. fryzjerzy), długie loty lub długie podróże. Wszystko to prowadzi do stagnacji w kończynach dolnych, kiedy krew gromadzi się w żyłach powierzchownych i jest słabo transportowana do serca;
- czasami zwiększa ryzyko wystąpienia żylaków u kobiet noszących niewygodne, obcisłe buty, zwłaszcza modele na wysokich obcasach;
- gorsety i obcisła bielizna ściskają żyły pachwinowe i zwiększają ciśnienie w jamie brzusznej, co jest bezpośrednim warunkiem powstania żylaków;
- wysokie ciśnienie krwi;
- palenie, które pośrednio prowadzi do ścieńczenia ścian naczyń krwionośnych.
Klasyfikacja choroby
Żylaki kończyn dolnych klasyfikuje się w zależności od częstości występowania zmian żylnych, ich lokalizacji, a także obecności patologicznych refluksów, które charakteryzują się upośledzeniem odpływu krwi. Istnieją 4 formy żylaków:
- żylaki śródskórne i podskórne (odcinkowe), w których nie ma patologicznego odpływu krwi żylnej;
- żylaki odcinkowe, gdy refluks występuje przez żyły perforujące lub powierzchowne;
- powszechna postać żylaków, w której refluks występuje jednocześnie przez żyły perforujące i powierzchowne;
- żylaki charakteryzują się refluksem w żyłach głębokich.
Po tym, jak żylaki kończyn dolnych stają się przewlekłe, flebologia rozważa trzy stopnie:
- Przejściowy obrzęk, okresowo występujący na tle zespołu „ciężkich nóg".
- Uporczywy, uporczywy obrzęk. Mogą pojawić się przebarwienia i egzema.
- Owrzodzenie żylne o charakterze troficznym.
Ten ostatni stopień jest najtrudniejszy do leczenia, ponieważ wymaga wstępnego usunięcia stanu zapalnego i wygojenia tkanek skóry.
Etapy i objawy
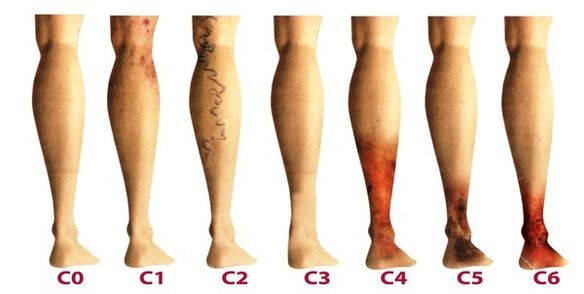
Choroba rozwija się bardzo powoli, mija czasem kilkanaście lat, aż pojawiające się objawy zmuszą pacjenta do zasięgnięcia porady flebologa. W początkowych stadiach żylaków jej objawy często przypisuje się zmęczeniu, wiekowi lub innym przyczynom. Aby w pełni uwzględnić objawy choroby, jej objawy są klasyfikowane według etapów żylaków:
- Pierwszy etap zaczyna objawiać się częściej w młodym wieku - po 20 latach, kiedy pojawia się uczucie ciężkości w nogach, może pojawić się obrzęk, który całkowicie znika z dnia na dzień. Po wewnętrznej stronie podudzia widać powiększoną żyłę, która objawia się grudkowatym występem skóry. Na tym etapie wiele osób zauważa małe pajączki. Ogólnie symptomatologia jest subtelna i rzadko zwraca na siebie uwagę, na jaką zasługuje.
- Drugi etap charakteryzuje się wzrostem zewnętrznej manifestacji poszerzonej żyły. Choroba rozwija się już na tle patologicznej pracy zastawek żylnych, dlatego żyły odpiszczelowe zauważalnie powiększają się i można również zauważyć ich wydłużenie. Częściej pojawia się ciężkość i pieczenie w nogach, szybko męczą się długimi spacerami.
- Choroba staje się już przewlekła z powodu stałego braku równowagi w odpływie krwi żylnej. Wieczorami pacjenci cierpią na obrzęk w okolicy kostek, który może być bardzo intensywny. W nogach występuje ciężkość, a w nocy mogą wystąpić skurcze.
- W przypadku braku leczenia na poprzednich etapach przewlekła niewydolność funkcjonowania układu żylnego negatywnie wpływa na procesy metaboliczne w skórze, szczególnie dotknięte są obszary w dolnej części nogi. W okolicy kostki widoczne jest ciemnienie skóry – przebarwienia, z czasem pogrubia się i ulega stanom zapalnym. Opisany stan nazywa się lipodermatosklerozą. Jeśli w tym czasie nie rozpoczniesz terapii w odniesieniu do układu żylnego, wkrótce zaczną się tworzyć owrzodzenia troficzne.
- Piątemu etapowi towarzyszą liczne owrzodzenia troficzne, niektóre z nich okresowo goją się z powstawaniem blizn.
- W strefie długotrwałych zaburzeń troficznych otwierają się rozległe owrzodzenia. Ten stan wymaga pilnej aktywnej terapii, mającej na celu zarówno leczenie żylaków, jak i gojenie owrzodzeń skóry.
Diagnostyka
Przeprowadzane jest badanie zewnętrzne kończyn dolnych w pozycji pionowej i poziomej ciała, badanie dotykowe żył oraz wstępna ocena zaawansowania choroby. Pacjent jest wysyłany na ogólne badanie krwi, które pozwala na dokładniejsze zbadanie obrazu choroby:
- na poziomie płytek krwi zostaną odzwierciedlone predyspozycje do zakrzepicy;
- poziom hemoglobiny, a także liczba czerwonych krwinek, wskazują na stopień krzepnięcia krwi;
- dzięki zwiększonemu poziomowi leukocytów można ocenić stan zapalny, co pomaga szybciej zdiagnozować zakrzepowe zapalenie żył.
Pamiętaj, aby zbadać układ żylny nóg, na który istnieje wiele metod:
- dopplerografia ultrasonograficzna - USDG;
- flebografia;
- Flebografia CT;
- angioskanowanie dupleksowe - USAS;
- fleboscyntiografia;
- fotoplesmografia;
- flebomanometria i tym podobne.
W praktyce pacjentom częściej przepisuje się USAS i USG, ponieważ pomagają one w pełni zbadać układ żylny nóg i zidentyfikować obszary zwyrodnieniowe. Pozostałe metody można przepisać dodatkowo, jeśli badanie ultrasonograficzne nie dało pełnego obrazu obrazu choroby. Niektóre z tych metod mogą powodować powikłania, takie jak zakrzepica żylna, perforacja ściany naczynia cewnikiem i uczulenie na środek kontrastowy. Rozważ najczęściej stosowane techniki we flebologii:
- USAS umożliwia ocenę patologii anatomicznych, hemodynamicznych i czynnościowych łożyska żylnego. Uzyskane dane podlegają obróbce komputerowej, po czym model układu żylnego można obejrzeć na wideo lub wydrukować na papierze.
- Ultrasonografia dopplerowska z dużą dokładnością określa drożność żył powierzchownych i głęboko położonych, prędkość przepływu krwi. Ultrasonografia dopplerowska umożliwia ocenę funkcjonowania aparatu zastawkowego.
Po kompleksowej diagnostyce lekarz sporządza flebokartę pacjenta, która pozwala określić uszkodzone odcinki układu żylnego, ich stopień i długość. Następnie wybierany jest odpowiedni zabieg.
Leczenie
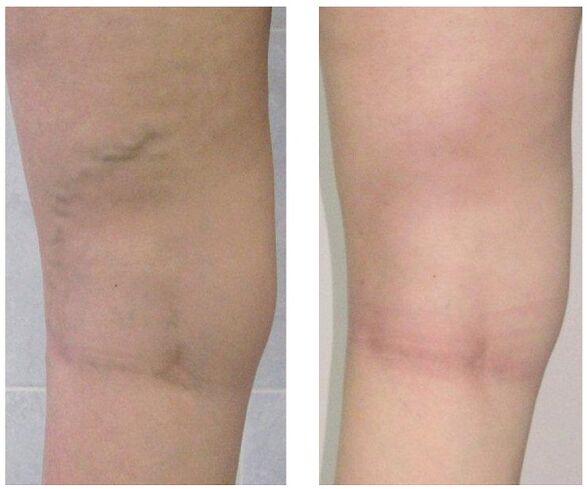
Przeprowadzany jest w sposób kompleksowy i ustalany na podstawie objawów, stopnia rozwoju choroby i wyników badania. Na początkowych etapach zalecana jest terapia zachowawcza, która składa się z:
- Leczenie farmakologiczne, gdy przepisana jest grupa leków:
- antyoprotektory i flebotoniki;
- antykoagulanty;
- dezagreganci
- preparaty miejscowe (maści, żele);
- leki przeciwzapalne.
- Ucisk elastyczny, do którego stosuje się wyroby pończosznicze lub bandaż uciskowy (rzadko). Pozwala na dozowanie ściskania mięśni, zapobiega procesom zastoju, poprawia przepływ krwi przez naczynia. Noszenie takiej bielizny daje efekt sztucznego utrzymywania napięcia naczyniowego.
- Metody fizjoterapeutyczne, wśród których najlepsze wyniki leczenia wykazały elektroforeza, prądy diadynamiczne, promieniowanie laserowe i pole magnetyczne.
- Możliwa aktywność fizyczna, którą należy wykonywać wyłącznie w bieliźnie uciskowej (z wyjątkiem pływania). Zaleca się jazdę na rowerze, pływanie, jogging. Flebolog dobiera indywidualny zestaw ćwiczeń na kończyny dolne, który każdego dnia będzie trenował naczynia nóg.
Ponadto pacjentom zaleca się wykonywanie kontrastowych pięciominutowych zabiegów pod prysznicem każdego wieczoru, na przemian z ciepłej na zimną wodę. Takie manipulacje poprawiają przepływ krwi i tonizują naczynia krwionośne.
Na początku leczenia ważne jest zidentyfikowanie czynnika wywołującego chorobę, aby skutecznie na nią wpływać. A pacjenci zagrożeni powinni co 2 lata odwiedzać flebologa na badanie profilaktyczne i wykonać badanie ultrasonograficzne żył w nogach.
Gdy leczenie zachowawcze nie daje rezultatów lub żylaki są obserwowane w zaawansowanym stadium, stosuje się interwencję chirurgiczną. Dziś żylaki można całkowicie wyleczyć następującymi metodami:
- Flebektomia. Istotą operacji jest usunięcie głównych pni żyły powierzchownej w celu wyeliminowania patologicznego wypływu krwi. Żyły perforujące są często podwiązywane w tym samym celu.
- Skleroterapia. Polega na wprowadzeniu sklerosanta do dotkniętego obszaru żyły, co prowadzi do połączenia jej ścian. Ostatnio zaczęli aktywnie używać spienionego sklerosanta do tych samych celów zgodnie z technologią -. Przepływ krwi przez wadliwy obszar zostaje zatrzymany, a defekt kosmetyczny w postaci wystających guzków zostaje wyeliminowany. Po takiej interwencji nie pozostają żadne blizny, wszystkie manipulacje wykonywane są w trybie ambulatoryjnym bez późniejszego pobytu w szpitalu. Ale skleroterapia jest stosowana tylko do łączenia małych gałęzi pni żylnych.
- Koagulacja laserowa. Za pomocą wiązki laserowej nagrzewa się zaznaczony odcinek żyły, której ściany sklejają się i przepływ krwi przez nią zatrzymuje się. Ale ta technika jest wskazana tylko dla żył o średnicy rozszerzenia mniejszej niż centymetr.
Zapobieganie
Środki zapobiegawcze mogą być zarówno pierwotne, mające na celu zapobieganie rozwojowi żylaków, jak i wtórne, gdy wymagane jest zmniejszenie ryzyka nawrotu po operacji lub zapobieganie pogorszeniu przebiegu choroby. Pomocne wskazówki:
- prowadzić aktywny tryb życia bez dużego obciążenia nóg: pływanie, spacery, jazda na rowerze;
- obserwuj swoją wagę;
- częściej utrzymuj obie nogi;
- nie noś obcisłej bielizny i obcasów powyżej 4 centymetrów;
- używać wkładek ortopedycznych;
- weź prysznic kontrastowy;
- wykonuj codziennie pięciominutowe ćwiczenia profilaktyczne nóg;
- nosić pończochy uciskowe na długie spacery.
Jeśli zauważysz najmniejsze podejrzenie żylaków - wydatne guzki na nogach, obrzęk, ciężkość, nie odkładaj wizyty u flebologa. Rzeczywiście, z biegiem czasu ta podstępna choroba może wywołać wiele powikłań, w tym zakrzepowe zapalenie żył i zakrzepicę.























